当院で糖尿病を診る理由
当院では、糖尿病を単に血糖値だけの問題としてではなく、腎臓・血管・皮膚症状まで含めて総合的に診ることを大切にしています。
長年勤務した国立国際医療研究センター病院(現 国立健康危機管理研究機構 国立国際医療センター病院)での糖尿病治療経験を基本としながら、糖尿病認定医、腎臓専門医としての経験を活かし、糖尿病腎症などの合併症も早い段階から意識した診療を行っています。皮膚科専門医も常駐しあわせて診療しているため、糖尿病に関連する爪や皮膚の症状についても相談しやすい体制です。
DIABETES MELLITUS
次のようなことが気になる方は、一度ご相談ください。

血糖値が多少高くても自覚症状が出ないことが多いのが糖尿病の怖いところです。健康診断などで血糖値が高い、HbA1cが高いなど指摘された方は一度ご受診することをおすすめします。治療の必要があるのか、放っておくとどうなるのか、食事・運動療法だけで対応できるのか、など詳しくご説明します。
糖尿病は、血液中のブドウ糖が慢性的に高くなる病気です。血糖値を調整するインスリンというホルモンの働きが不足したり、効きにくくなったりすることで起こります。
糖尿病は下記のように、1型糖尿病、2型糖尿病、その他膵臓や肝臓の病気や薬の副作用による糖尿病、妊娠糖尿病の4つに分かれますが、多くの方のイメージは2型糖尿病だと思います。初期にはほとんど自覚症状がないこともあり、健診で初めて気づく方も少なくありません。
一番多い2型糖尿病は遺伝的要素もあると言われていますが、それに加えて暴飲暴食、ストレス、運動不足、喫煙、睡眠時無呼吸症候群などが要因となり発症します。軽度の糖尿病であればまずは食事療法や運動療法を含めた生活習慣の改善から開始しますが、重度の糖尿病の場合は内服薬やインスリン治療を開始する場合もあります。1型糖尿病の場合は自分の体から出るインスリンが完全に枯渇していることも多く、インスリンの使用が必須になります。
糖尿病の初期症状は、はっきりした自覚が出にくいことが大きな特徴です。症状が乏しくても血糖値やHbA1cの異常が進んでいることがあり、「症状がないから大丈夫」とは言い切れません。
| 段階 | 状態 | 主な症状 |
|---|---|---|
| 初期 | 血糖値やHbA1cに異常が出始める段階 | ほぼ無症状のことが多い |
| 中期 | 高血糖が続いている段階 | のどの渇き、頻尿、疲れやすさ |
| 進行期 | 合併症リスクが高まる段階 | しびれ、視力低下、腎機能低下など |
自覚症状が軽いうちに受診することで、合併症のリスクを減らせ、治療も食事・運動療法で改善する可能性があります。重度の糖尿病の場合は、投薬や場合によってはインスリン治療を開始する可能性もあるため、早期受診が重要です。
糖尿病は、血糖値が高い状態が続くことで全身の血管に負担がかかり、動脈硬化が進行することで、さまざまな合併症につながります。代表的なものとして、神経障害、網膜症、腎症が知られています。
足のしびれ、痛み、感覚の鈍さなどがみられることがあります。
視力低下の原因となり、進行すると日常生活に大きく影響することがあります。糖尿病の方は、少なくとも半年~1年に1回は眼科受診を推奨します。
腎臓の機能が少しずつ低下し、進行すると人工透析が必要になる場合があります。糖尿病腎症は早い段階で異常を把握し、継続的に確認することが重要です。現在SGLT2阻害薬、ケレンディア®、また、今後はGLP-1受容体作動薬などを使用していくことで、腎障害の進展を抑えられる可能性があります。当院は腎臓専門医として腎臓疾患にも力を入れておりますので、合併症をすでに発症している方でも診療することが可能です。詳しくは腎臓の診療ページもご参照ください。
これらの合併症はそれぞれの頭文字をとって、『しめじ』で覚えていただくことが多いです。

さらに動脈硬化が進行すると、心筋梗塞、脳梗塞、閉塞性動脈硬化症などのリスクも高まります。心筋梗塞や脳梗塞は直接的に命に関わることも多いですし、閉塞性動脈硬化症というのは、簡単に言えば足に血がいかなくなって腐ってしまう≒壊疽(えそ)の状態です。重症化すると足を切断せざるを得なくなります。

ゆう徳丸内科皮膚科では、『血糖値が高い』『HbA1cが高い』などで受診された方には、概ね下記のようなスケジュールで行うことが一般的です。なお、緊急度の違いにより個々にスケジュールを決めていきますので、詳細は受診時にお尋ねください。
糖尿病の治療は血糖値を下げることになりますが、HbA1c(ヘモグロビンエーワンシー)と言って、過去1~2ヶ月の血糖値の平均を見る指標も目安に治療を行います。糖尿病治療は、食事療法、運動療法、薬物療法を組み合わせて行います。無理な制限を短期間だけ続けるのではなく、続けられる形で調整していくことが大切です。食事療法として、当院は管理栄養士に勤務していただいており、専門的な立場から栄養指導を個々に行うことが可能です。
まず、内服薬の治療薬としては下記の図のようになります。糖尿病の治療は画一的なものではなく、年齢、体格、腎機能、その他合併症の有無などにより使用される薬が変わってきますので、患者様に適した薬を提案させていただきます。
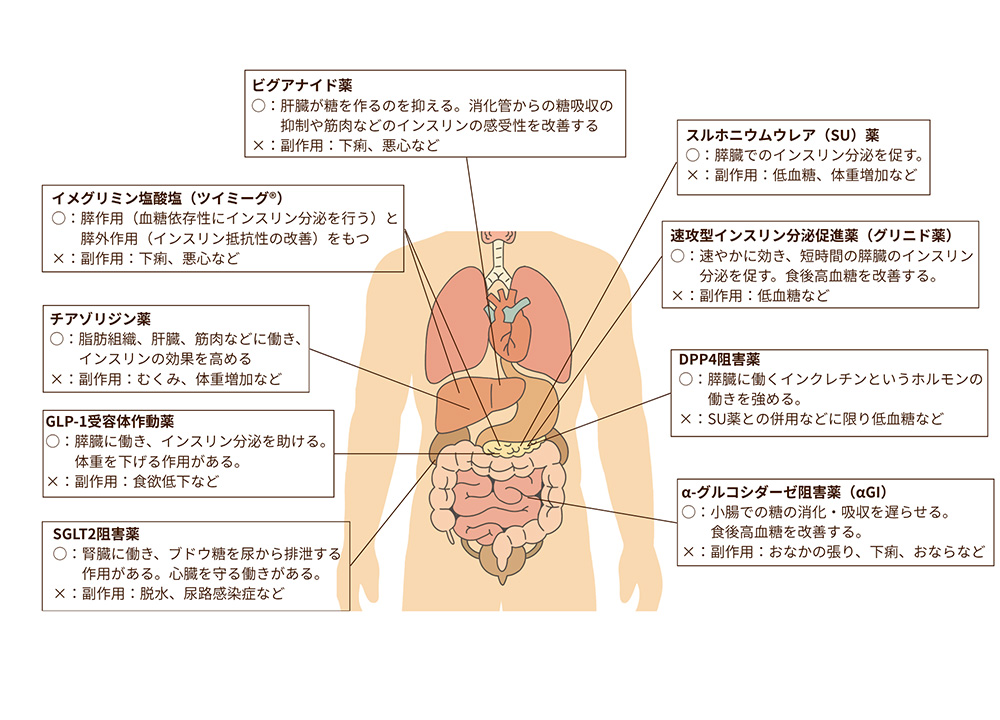
また、ゆう徳丸内科皮膚科ではインスリン治療も積極的に導入しております。インスリンは必ずしも悪いものではなく、むしろ内服薬にこだわり続け膵臓が疲弊していく状況を改善するメリットもあります。また、インスリン治療を開始したからといって、インスリンを継続するかどうかは別問題であり、最初はインスリンを使用していても、今では内服薬すら飲んでいないが血糖値が良好な状態が続く、という方も一定数いらっしゃいます。
インスリン治療を行っている方は血糖測定が必須となりますが、当院ではFree style リブレという持続型血糖測定器の導入も積極的に行っております。リブレの詳細についてはこちらのブログをご参照ください。

しかし、HbA1cは下げればいいというものではありません。年齢、患者様の体力、腎機能などを総合的に判断して治療をしなければいけません。血糖値が高い状態はもちろんよくないですが、やみくもに血糖値を下げすぎると低血糖を引き起こし命に関わることもあります。また、厳格なコントロールをやりすぎると治療自体がストレスになってしまい、通院を自己中断してしまう患者様も多いのが事実です。そうならないようにしっかりと説明し、よい血糖管理ができるように治療していきましょう。
当院では院内にHbA1c、血糖値をすぐに測定できる機械があるため、当日に結果をお伝えすることができます。健康診断で軽度の糖尿病を指摘された方はもちろん、インスリン導入もできるクリニックですので、血糖コントロールに難渋している方もいつでもご相談ください。
当院では、糖尿病を単に血糖値だけの問題としてではなく、腎臓・血管・皮膚症状まで含めて総合的に診ることを大切にしています。
長年勤務した国立国際医療研究センター病院(現 国立健康危機管理研究機構 国立国際医療センター病院)での糖尿病治療経験を基本としながら、糖尿病認定医、腎臓専門医としての経験を活かし、糖尿病腎症などの合併症も早い段階から意識した診療を行っています。皮膚科専門医も常駐しあわせて診療しているため、糖尿病に関連する爪や皮膚の症状についても相談しやすい体制です。
